Rehabilitación maxilar de paciente toxicómano con amplia comunicación OroSinusal
Correspondencia: Dr. Santiago Estrems Díaz. Estrems Servicio Dental Especializado
C/ Mare de Deu del Miracle, 2 bajo - 46138 Rafelbunyol
TELF.: 00 34 647 098 474
Correo electrónico: santi_estrems@hotmail.com
- Santiago Estrems Díaz
- Miguel Estrems Delgado
- Joao Amorim
- Diego Estrems Díaz
- Claudia Sara Ortiz López
RESUMEN
En el caso clínico presentado, la rehabilitación maxilar de una paciente toxicómana con amplia comunicación orosinusal se abordó mediante una técnica quirúrgica de cierre en múltiples capas. Inicialmente, se realizó la sutura de la membrana de Schneider, logrando un primer estrato de cierre del tejido blando del seno maxilar. Posteriormente, se aplicaron membranas de plasma rico en factores de crecimiento sobre la membrana suturada, constituyendo un segundo estrato. A continuación, se disecó la bola adiposa de Bichat para obtener un injerto pediculado, formando el tercer estrato de cierre y asegurando una excelente vascularización y cobertura del defecto. Finalmente, se realizó un colgajo vestibular de avance hacia palatino, completando el cierre primario en cuatro capas. Esta técnica combinada demostró ser eficaz, permitiendo la posterior rehabilitación con implantes maxilares, incluyendo la colocación de implantes en la zona de la apófisis pterigoidea para lograr una restauración funcional y estética óptima. El seguimiento mostró una recuperación completa sin complicaciones, subrayando la importancia de un abordaje multidisciplinario y técnicas quirúrgicas avanzadas en pacientes con antecedentes de consumo de sustancias.
Palabras clave: asubstance-related disorders/rehabilitation, Maxillary Sinus/surgery, OroAntral communication, Patient Care Management, OroAntral fistula/surgery.
ABSTRACT
In the clinical case presented, the maxillary rehabilitation of a toxicomaniac patient with great Oral-sinusal communication was addressed by means of a surgical closing technique in multiple layers. Initially, the Schneider membrane suture, achieving a first closing step of the soft tissue of the maxillary sinus.
Subsequently, plasma membranes rich in growing factors were applied constituting a second stratum. Then, Bichat's adipose ball was dissected to obtain a pediculated graft, forming the third closing stratum and ensuring excellent vascularization and defect coverage. Finally, a vestibular progress flap was made, completing the primary closure in four layers. This combined technique proved to be effective, allowing the subsequent rehabilitation with maxillary implants, including the placement of implants in the area of the pterygoid process to achieve optimal functional and aesthetic restoration. The tracking showed a complete recovery without complications, underlining the importance of a multidisciplinary approach and advanced surgical techniques in patients with a history of substance consumption.
Key words: substance-related disorders/rehabilitation, Maxillary Sinus/surgery, OroAntral communication, Patient Care Management, OroAntral fistula/surgery.
----
INTRODUCCIÓN
El consumo de cocaína constituye un problema de salud pública de magnitud creciente, con una prevalencia mundial estimada en 21 millones de usuarios anuales según la Oficina de las Naciones Unidas contra la Droga y el Delito1 . En Estados Unidos, la prevalencia anual alcanza el 4.8% de la población entre 15-64 años, mientras que en España se estima en 2.4%, posicionándose como uno de los países europeos con mayor consumo1,2. La incidencia de complicaciones asociadas al abuso de cocaína se estima en 4.8%, siendo las manifestaciones orales y maxilofaciales particularmente devastadoras3,2.
Fisiopatología de las lesiones destructivas inducidas por cocaína
La cocaína ejerce sus efectos deletéreos en las estructuras orofaciales principalmente a través de la inhibición de la recaptación de norepinefrina, resultando en vasoconstricción severa que compromete la perfusión tisular4,5. Esta hipoxia crónica promueve la necrosis mucosa progresiva y el daño estructural del cartílago nasal, tabique y paladar duro4,6. El síndrome de lesión destructiva de la línea media inducida por cocaína (CIMDL) representa una complicación devastadora que incluye la destrucción extensa de las estructuras óseocartilaginosas de la nariz, senos paranasales y paladar5,1. Las comunicaciones orosinusales secundarias al consumo crónico de cocaína intranasal representan una de las complicaciones más graves, surgiendo como resultado de la necrosis progresiva del paladar duro4,3. La prevalencia de perforación del tabique nasal, la complicación más común en usuarios de cocaína, se reporta en 4.8%, aunque esta cifra probablemente subestima la realidad debido al subdiagnóstico2 . Las perforaciones palatinas, aunque menos frecuentes, representan una complicación particularmente invalidante que requiere manejo multidisciplinario4,3.
Relevancia científica y social
La relevancia científica de esta patología trasciende el ámbito puramente médico, constituyendo un problema complejo que requiere abordaje multidisciplinario7 . El costo económico asociado al manejo de complicaciones del consumo de cocaína se estima en 23.4 mil millones de dólares anuales sólo en Estados Unidos8 .
Las manifestaciones orales del consumo crónico incluyen perforación palatina, predisposición a enfermedad periodontal, trastornos temporomandibulares, bruxismo, daño tisular oral, caries dental, xerostomía y ageusia7 . La incidencia de complicaciones orales en usuarios crónicos varía entre 2.5-12.6% según la región geográfica, siendo mayor en países con alta prevalencia de consumo9 .
Consecuencias del no tratamiento
Las consecuencias de no tratar adecuadamente las comunicaciones orosinusales son devastadoras tanto funcional como psicosocialmente10,11. Funcionalmente, estas comunicaciones resultan en regurgitación nasal de alimentos y líquidos, disfagia, disfonía con resonancia hipernasal y compromiso severo de la función respiratoria nasal12,10. La sinusitis crónica es una complicación inevitable, con incidencia del 50% dentro de los primeros tres días y 90% después de dos semanas cuando no se realiza tratamiento oportuno13,11.
Las complicaciones sistémicas incluyen sinusitis aguda (50-90% de incidencia), progresión a sinusitis crónica (90-100%), osteomielitis maxilar (5-15%), celulitis orbital (1-5%), y en casos extremos, meningitis (<1%) y absceso cerebral (<0.5%)14,10,15. Desde la perspectiva psicosocial, los pacientes experimentan aislamiento social debido a dificultades en comunicación verbal, regurgitación nasal durante comidas y compromiso estético facial4,7.
Técnicas quirúrgicas especializadas Sutura de membrana de Schneider
La técnica de suturación de la membrana Schneideriana perforada con hilo reabsorbible demostró ser efectiva para el cierre de comunicaciones orosinusales16,17.
Los estudios reportan que el tratamiento de perforaciones pequeñas hasta 5 mm de diámetro puede realizarse insertando una membrana de colágeno, mientras que perforaciones mayores requieren técnicas de suturación16,17. La evaluación de hermeticidad del cierre se realiza mediante irrigación con 30 ml de solución salina a través del espacio creado entre el borde del proceso alveolar maxilar y la membrana sinusal elevada16.
Injerto de bola de Bichat para cierre de comunicaciones orosinusales
El uso del injerto pediculado de bola de Bichat (almohadilla grasa bucal) ha demostrado ser altamente efectivo para el cierre de comunicaciones orosinusales18,13,19. Esta técnica presenta tasas de éxito del 95-100% según múltiples estudios, con una tasa global de éxito del 96.2% reportada en una revisión de 1.635 pacientes19. La técnica es particularmente beneficiosa para defectos de 8-20 mm de diámetro18,13.
El procedimiento involucra la movilización del tejido adiposo bucal a través de una incisión en la mucosa bucal posterior al área del segundo molar superior13. La almohadilla grasa bucal se posiciona para cubrir el defecto orosinusal y se sutura en posición18,13. El tejido graso expuesto oralmente se transforma gradualmente en tejido similar a granulación, con epitelización completa desarrollándose dentro de 3 semanas18,19.
Las ventajas de esta técnica incluyen fácil movilización, excelente vascularización, mínima morbilidad del sitio donador y alta tasa de éxito19,20 . Los estudios reportan 100% de éxito en series de hasta 50 pacientes20. La técnica presenta mínima pérdida de profundidad del surco vestibular y recuperación sensorial completa en 3-4 semanas posoperatorias20. La necrosis superficial parcial del injerto, observada en aproximadamente 10% de casos, no influye significativamente en el resultado final20.
Implantes maxilares en zona de apófisis pterigoidea
Los implantes pterigoideos representan una alternativa innovadora para la rehabilitación de la maxila atrófica posterior, proporcionando anclaje cortical fuerte sin necesidad de aumento sinusal o injertos suplementarios21,22,23. Esta técnica ofrece excelente soporte óseo posterior al colocarse implantes en la región pterigomaxilar, enganchando con el proceso pterigoideo del hueso esfenoides22,23.
Las ventajas incluyen estabilidad biomecánica, ausencia de voladizos protésicos distales, y eliminación de la necesidad de procedimientos de aumento sinusal complejos22,24,25,26.
PRESENTACIÓN DEL CASO
Estado preoperatorio
Mujer de 46 años, politoxicómana de larga evolución (más de 25 años) acudió a ESTREMS Servicio Dental Especializado-Valencia. La paciente refería regurgitación nasal de líquidos, disfonía con resonancia hipernasal y compromiso severo de la función respiratoria nasal, además de inestabilidad psicológica relacionada con esta causa.
A la exploración se evidenció amplia comunicación OroAntral de 20mm de longitud y 20mm de anchura; además de presencia de pólipos intrasinusales. Además, la patología periodontal estaba presente en todas sus piezas (Figuras 1,2).
Antes de iniciar fase quirúrgica, la paciente fue tratada de su periodontitis.
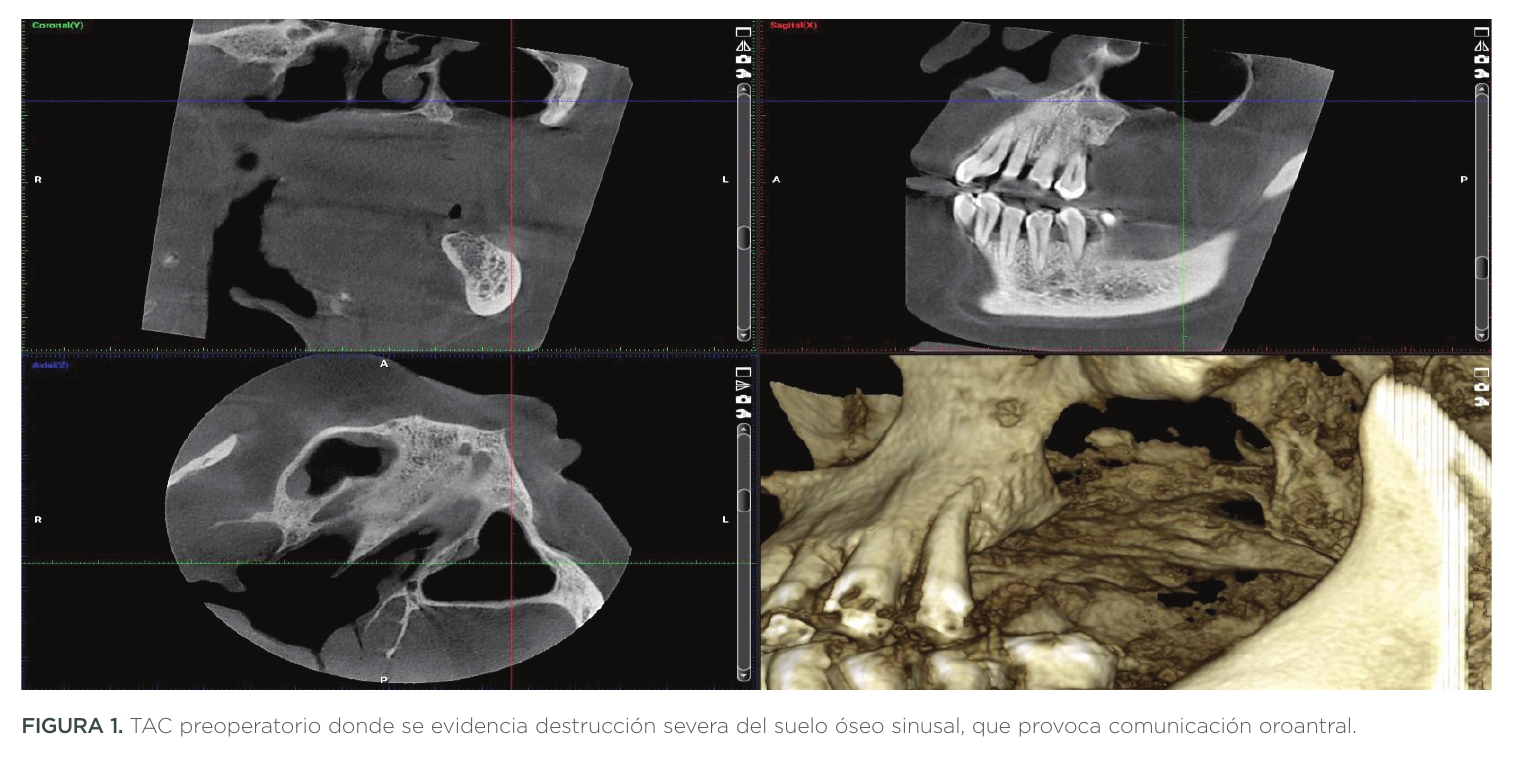
Primera cirugía
La primera cirugía consistió en el cierre de la comunicación OroAntral para, de ese modo, independizar el seno maxilar de la cavidad bucal.
Antes de iniciar la intervención, se extrajo sangre a la paciente para realizar protocolo APRF® para la obtención de membranas de plasma (Figura 3).
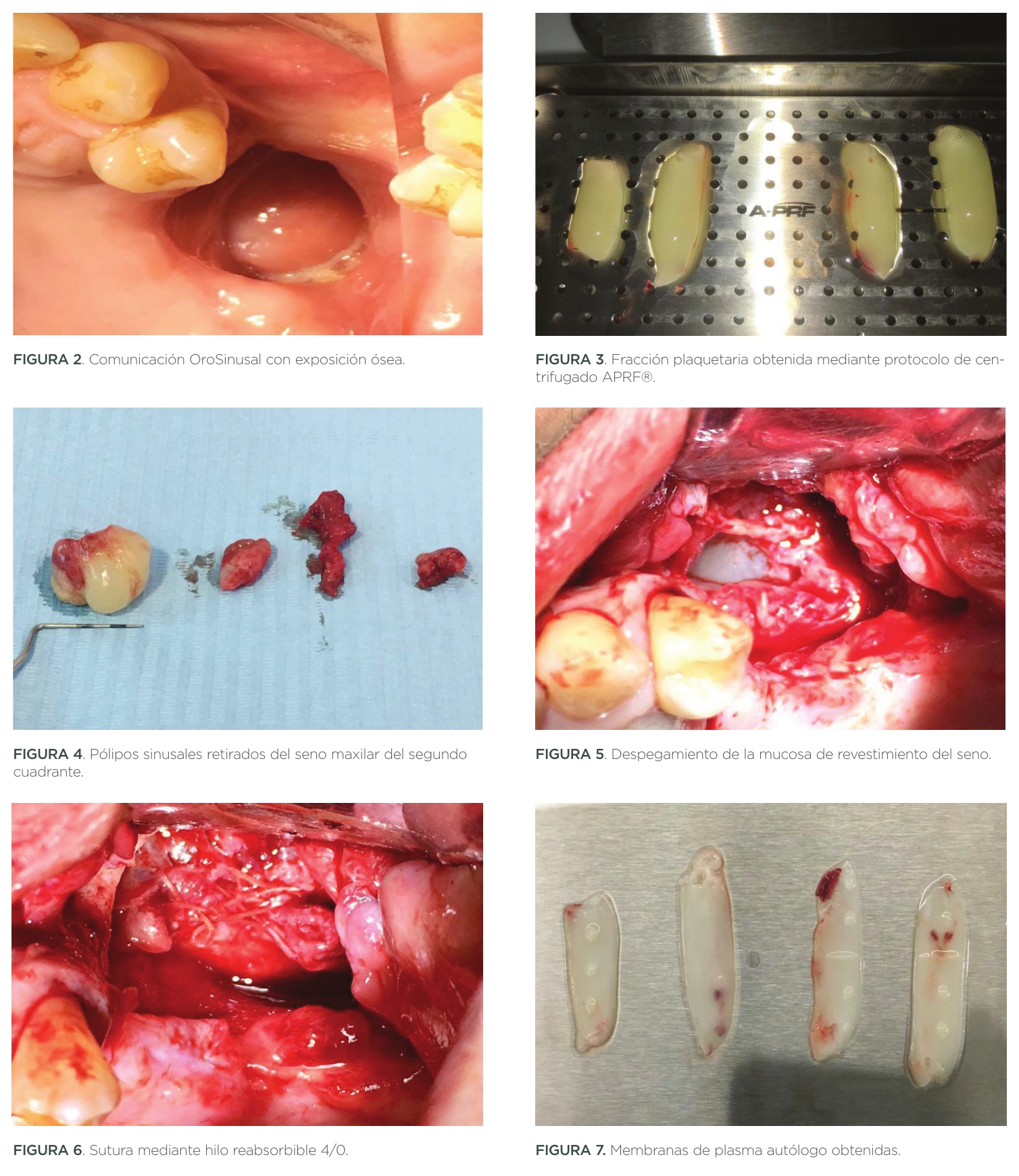
Tras la obtención del plasma, se procedió a iniciar la cirugía. Inicialmente se legraron y retiraron los pólipos intrasinusales que obstruían el seno maxilar (Figura 4).
A continuación, se realizó incisión perimetral completa a 3 mm del borde óseo de la comunicación; y seguidamente, se procedió al despegamiento de la membrana de Schneider del interior de las paredes de la cavidad sinusal.
Habiendo realizado suficiente despegamiento para lograr aproximar los bordes que conforman el suelo sinusal de la membrana de Schneider, se realizó sutura para lograr el cierre de tejido blando de la mucosa de revestimiento del seno maxilar. La sutura utilizada fue de ácido poliglicólico 4/0. De éste modo se logró una primera capa o estrato de cierre de tejido blando de la comunicación bucosinusal (Figuras 5,6).
Las membranas plasmáticas obtenidas mediante APRF® se aplicaron sobre la membrana Schneideriana recién suturada, logrando así un segundo estrato de cierre (Figuras 7,8).
A continuación se disecó Bola de Bichat para obtener, mediante una tracción suave y no desgarrante, un injerto pediculado que fue suturado a la fibromucosa palatina mediante sendos puntos colchoneros horizontales; consiguiendo así el tercer estrato de cierre de tejido blando (Figura 9).
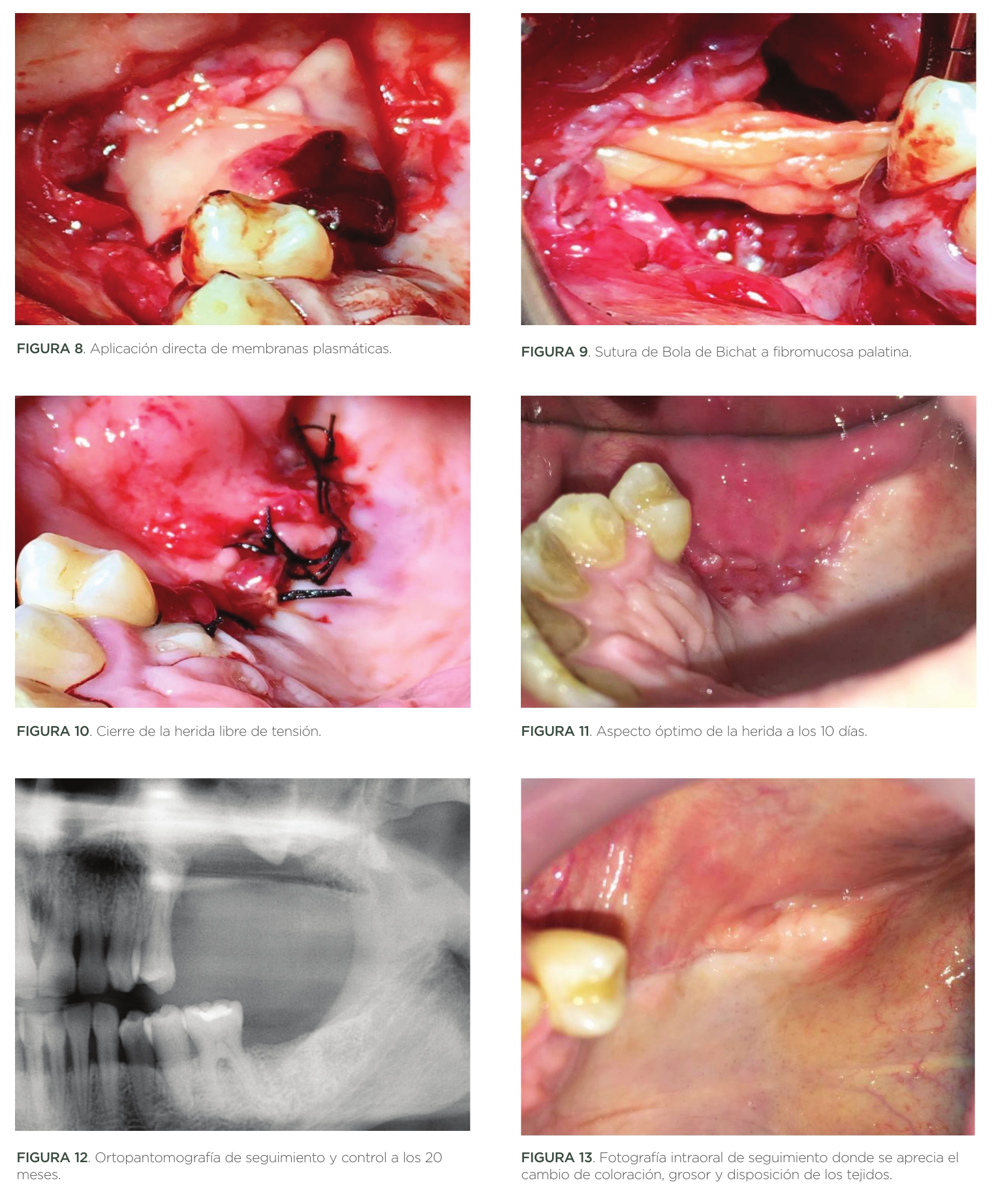
Finalmente se logró deslizar colgajo vestibular para lograr cierre primario mediante colgajo de traslación vestibular de avance hacia palatino. La sutura se realizó con Supramid® 4/0, y de éste modo se obtuvo la cuarta capa, o estrato de cierre completo de la herida.
La paciente fue seriamente advertida de la influencia del hábito tabáquico y de los riesgos de combinación de esta intervención con algún tipo de sustancia tóxica.
A los diez días de la intervención, la sutura fue retirada sin muestras de infección (Figuras 10,11).
Período de revisión y control
Durante dos años, la paciente acudió a revisiones periódicas cada cuatro meses. En todas las visitas de control se observó una mejoría evidente del color y el grosor del tejido blando que cubría la extensa falta de continuidad ósea subyacente. Así mismo, se pudo constatar recuperación de la percepción del gusto, la disfonía, se logró aumento de su capacidad respiratoria y desapareció por completo la regurgitación nasal. Todo ello se acompañó de una mejoría evidente en su estado psicosocial (Figuras 12,13).
Segunda cirugía
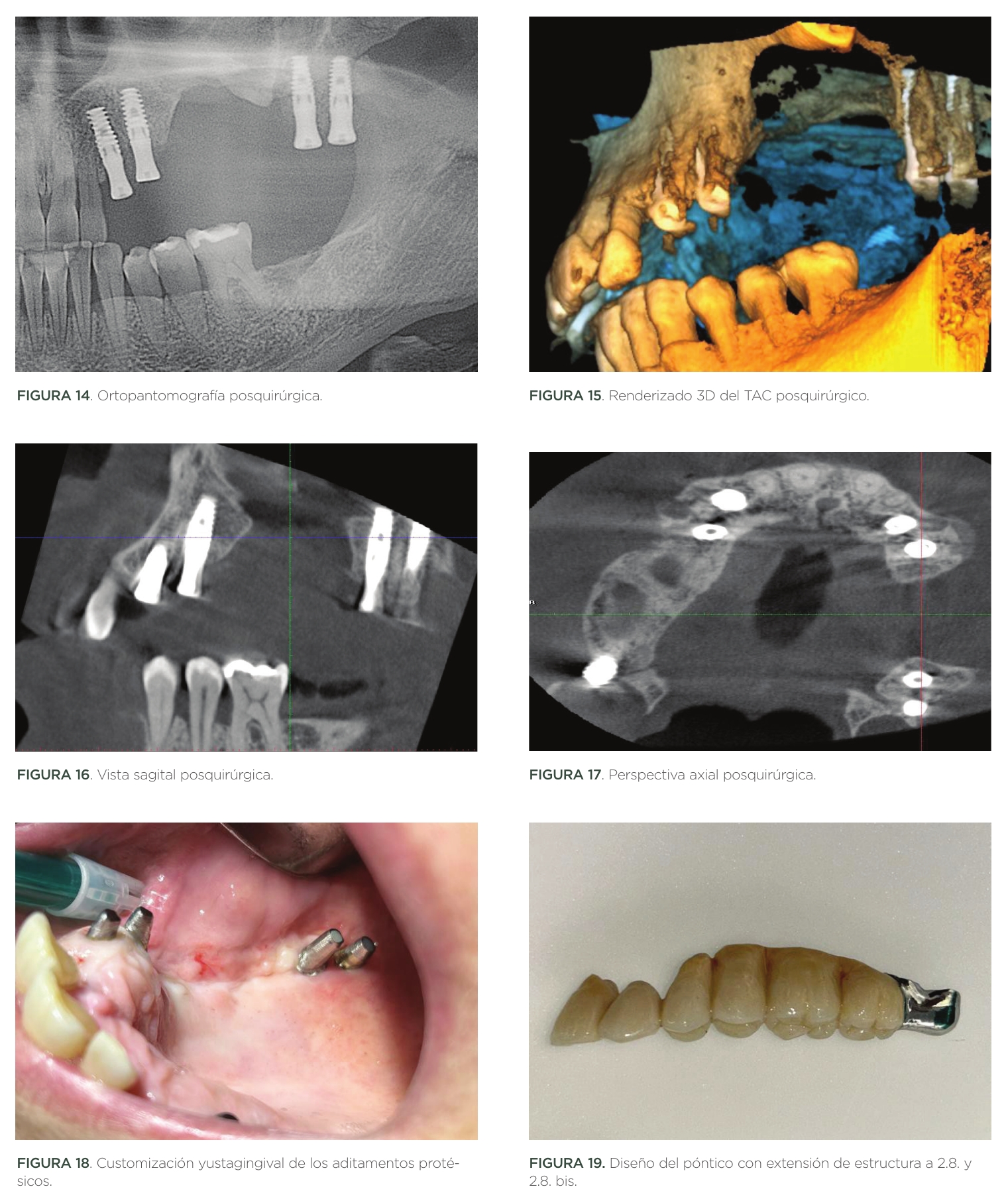
Antes de proceder a la rehabilitación de la paciente mediante implantes dentales osteointegrados, se pudo constatar movilidad grado III de Miller en piezas 2.3. y 2.4. Estas piezas fueron exodonciadas el mismo día de la intervención.
Fueron implantados un total de 4 implantes Systhex® IN-MS. Los implantes en zona 2.3. y 2.4. fueron insertados de modo inmediato posextracción y acompañados de xenoinjerto óseo Osteogen Reg Solutions® .
Los implantes posteriores fueron insertados en zona 2.8. y 2.8. bis por motivos de baja disponibilidad ósea. En esta zona, el hueso de densidad D4 obligó a la preparación del lecho mediante site formers para aumentar la densidad ósea periimplantaria (Figuras 14,15,16,17).
La sutura se realizó con Supramid® 4/0, y fue retirada a los siete días sin presencia de signos de infección.
De nuevo, a la paciente se le advirtió sobre la necesidad imperiosa de evitar el hábito tabáquico y cualquier tipo de sustancia tóxica.
Período de rehabilitación protésica
Durante cinco meses la paciente acudió semanalmente a revisión, sin presentar molestias, inflamación, o infección en la zona tratada. Sin embargo, dada la movilidad que presentaba la pieza 2.2. hubo de ser exodonciada.
Los implantes fueron rehabilitados mediante aditamentos protésicos atornillados para prótesis cementada. Dada la patología periodontal de la paciente, estos pilares protésicos fueron customizados directamente en boca para ajustar la línea de terminación a la altura yuxtagingival.
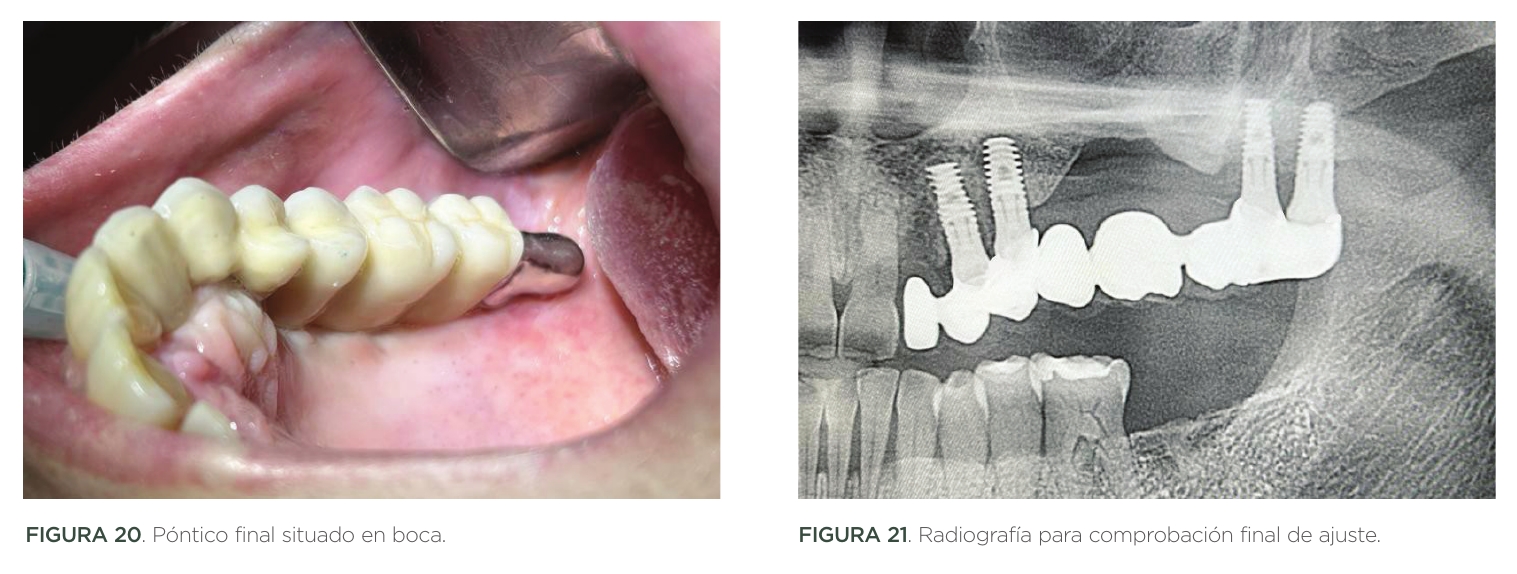
Para la rehabilitación protésica del caso, se optó por la realización de un póntico de seis piezas de 2.2. a 2.7.
Debido a los vectores de deflexión, y a la longitud del póntico, el material de confección escogido fue la combinación Titanio-Gradia®.
Este póntico disponía la pieza 2.2. en cantilever, y una prolongación de estructura metálica sin recubrimiento estético en zona 2.8. y 2.8. bis (pterigoidea) (Figuras 18,19,20,21).
A la paciente se le indicó pautas de higiene y mantenimiento. También fue advertida de las consecuencias de hábitos tóxicos.
DISCUSIÓN
Eficacia de la técnica de cierre multicapa
El presente caso demuestra la eficacia de una técnica de cierre multicapa para comunicaciones orosinusales extensas en pacientes con antecedente de consumo de cocaína1,2. La combinación secuencial de sutura de membrana de Schneider, aplicación de membranas APRF, injerto pediculado de bola de Bichat y colgajo vestibular de avance representa una estrategia innovadora que aborda las múltiples capas anatómicas comprometidas3,4,5.
La sutura de la membrana de Schneider como primer estrato de cierre resulta fundamental para restablecer la integridad del seno maxilar6,7. Esta técnica ha demostrado tasas de éxito superiores al 95% en perforaciones sinusales, reduciendo significativamente las distintas complicaciones intraoperatorias y el tiempo de tratamiento6. El uso de hilo de ácido poliglicólico 4/0 proporciona la resistencia necesaria mientras permite la reabsorción gradual, facilitando la regeneración tisular6,7.
La incorporación de membranas APRF como segundo estrato representa una innovación muy significativa en el manejo de comunicaciones orosinusales3,4,8. El plasma rico en fibrina concentra factores de crecimiento plaquetarios y leucocitos en un biomaterial autólogo único, promoviendo la regeneración tisular y controlando la inflamación3,8. Estudios recientes reportan tasas de éxito del 100% con PRF en comunicaciones orosinusales, destacando con ello su efectividad para defectos de 5 mm o mayores8,9.
Superioridad del injerto de bola de Bichat
El injerto pediculado de bola de Bichat como tercer estrato constituye la técnica más exitosa para el cierre de comunicaciones orosinusales extensas10,11,9.
La literatura reporta tasas de éxito del 95-100% para esta técnica, con una tasa global de éxito del 96.2% en series de 1.635 pacientes10,11. Las ventajas inherentes incluyen fácil movilización, excelente vascularización, mínima morbilidad del sitio donador y alta predictibilidad10,11,12.
La técnica es particularmente efectiva para defectos de 8-20 mm de diámetro, como en el presente caso10,11. La transformación gradual del tejido graso expuesto en tejido de granulación con epitelización completa en tres semanas proporciona una cobertura estable y permanente10,12.
Consideraciones especiales en pacientes toxicómanos
El manejo de comunicaciones orosinusales en pacientes con antecedente de consumo de cocaína presenta desafíos únicos que requieren consideraciones especiales1,2,13. La cocaína induce vasoconstricción severa a través de la inhibición de la recaptación de norepinefrina, comprometiendo la perfusión tisular y la cicatrización14,15.
La abstinencia preoperatoria de al menos 6-24 horas es crucial para minimizar las interacciones con anestésicos locales que contienen epinefrina13,15. Sin embargo, la abstinencia prolongada en nuestro caso probablemente contribuyó al éxito terapéutico, permitiendo la recuperación parcial de la función vascular y la capacidad de cicatrización16,17. Estudios recientes demuestran que el cuidado dental integral en pacientes con trastornos por uso de sustancias mejora significativamente los resultados del tratamiento de adicciones, con pacientes permaneciendo en tratamiento dos veces más tiempo16,17.
Rehabilitación con implantes pterigoideos
La colocación exitosa de implantes pterigoideos en zona de apófisis pterigoidea representa una alternativa innovadora para la rehabilitación de maxilas atróficas posteriores18,19,20.
El caso presentado ilustra la importancia de la preparación del lecho implantario mediante site formers en hueso de densidad D4 para aumentar la densidad ósea periimplantaria [18][21]. Estudios multicéntricos confirman que la densidad ósea D4 presenta tasas de supervivencia significativamente menores (89.7%) comparado con D2 (98.9%) y D3 (98.2%)21. La estabilidad primaria promedio de 45 N. cm y la pérdida ósea marginal de 0.2 mm reportadas en la literatura apoyan la viabilidad de esta técnica20,22.
Resultados a largo plazo y factores pronósticos
El seguimiento de dos años sin complicaciones en nuestro caso se alinea con datos de la literatura que reportan tasas de éxito sostenidas para técnicas de cierre multicapa23,24. Estudios sistemáticos recientes confirman que los resultados del tratamiento de comunicaciones orosinusales dependen críticamente del tamaño del defecto y la presencia de sinusitis23,24. El manejo exitoso requiere colaboración multidisciplinaria, intervención quirúrgica oportuna y adherencia a terapias médicas23,24.
La recuperación completa de la función deglutoria, fonatoria y respiratoria observada en nuestro caso refleja la importancia del cierre anatómico multicapa25,26. La resolución de la regurgitación nasal y la disfonía hipernasal son indicadores críticos de éxito terapéutico, con impacto directo en la calidad de vida y reinserción social14,26.
Limitaciones y consideraciones críticas
El presente caso presenta limitaciones inherentes a los reportes de caso único, incluyendo la imposibilidad de establecer relaciones causales definitivas y la limitada generalización de resultados23,24. La ausencia de grupo control impide la comparación directa con técnicas alternativas, aunque la literatura existente proporciona referencias comparativas23,19.
La duración del seguimiento de dos años, aunque adecuada para evaluar el éxito inmediato, podría ser insuficiente para detectar complicaciones tardías o recidivas24. Estudios futuros deberían incluir seguimientos a largo plazo de al menos cinco años para establecer la durabilidad de los resultados24.
Implicaciones clínicas y direcciones futuras
Los resultados exitosos de este caso apoyan la implementación de protocolos de tratamiento multicapa para comunicaciones orosinusales extensas en pacientes toxicómanos2,23. La integración del cuidado dental en programas de tratamiento de adicciones emerge como estrategia esencial para prevenir complicaciones orales severas y mejorar resultados terapéuticos globales16,17.
La investigación futura debería priorizar estudios de seguimiento a largo plazo para evaluar la sostenibilidad de los resultados terapéuticos24. Tales estudios proporcionarían evidencia crucial sobre la durabilidad de las técnicas multicapa y permitirían el desarrollo de guías clínicas basadas en evidencia24. Adicionalmente, la evaluación de técnicas mínimamente invasivas y procedimientos emergentes continúa mejorando los resultados para pacientes con casos complejos23,24.
CONCLUSIONES
La rehabilitación maxilar en pacientes toxicómanos con comunicaciones orosinusales extensas requiere un enfoque multidisciplinario que integre técnicas quirúrgicas avanzadas y manejo médico integral27,28. La sutura de membrana de Schneider representa una técnica efectiva para la reparación de perforaciones sinusales, reduciendo complicaciones intraoperatorias y tiempo de tratamiento16,17. El injerto de bola de Bichat demostró ser la técnica más efectiva para cierre de comunicaciones orosinusales grandes, con tasas de éxito superiores al 95% y mínima morbilidad del sitio donador29,19,20.
Los implantes pterigoideos constituyen una alternativa innovadora para la rehabilitación de maxilas atróficas posteriores, proporcionando anclaje cortical estable sin necesidad de procedimientos de aumento óseo complejos22,23,24. La combinación de estas técnicas permite restauración funcional y estética satisfactoria en pacientes con destrucción maxilar severa secundaria al consumo crónico de cocaína5,1.
El manejo exitoso requiere abstinencia preoperatoria, estabilización médica, y seguimiento multidisciplinario a largo plazo4,7. La integración de atención dental en programas de tratamiento de adicciones es esencial para abordar problemas de salud oral no tratados y prevenir resultados severos como osteomielitis30. Los resultados funcionales y estéticos satisfactorios son alcanzables cuando se aplican estas técnicas en pacientes adecuadamente seleccionados y rehabilitados5,27,28.
REFERENCIAS
1. PMC ID: PMC9762534. A Double Barrier Technique in Surgical Closure of Oroantral Communication. 2022.
2. Vagarinho Jorge, Sardinha Sara, Alves Ricardo. An Unusual Complication in Plastic Periodontal Surgery. 2020.
3. Medtext Publications. Treatment of Schneiderian Membrane Perforation with Sutures During Open Sinus. 2021.
4. PubMed ID: 7595791. Closure of oroantral communications using a pedicled buccal fat pad. 1995.
5. MedCrave Online. Bichat’s buccal fat pad removal: cheek reduction surgery. 2024.
6. Trate.com. Rehabilitation of Atrophic Maxilla using Pterygoid Implants. 2019.
7. Arquivos de Otorrinolaringologia. Closure of Oroantral Communication Using Buccal Fat Pad Graft. 2007.
8. PMC ID: PMC7864366. Surgical treatment of cocaineinduced palatal perforations. 2021.
9. Irish Medical Journal. Oro-Naso-Sino-Orbital-Cutaneous Fistula From Prolonged Cocaine Use. 2022.
10. PubMed ID: 18427365. An unusual oronasal fistula induced by prolonged cocaine snort. 2008.
11. MDPI. Temporalis Muscle Flap with Le Fort I Osteotomy. 2025.
12. Medicina Oral. Palatal Perforations secondary to inhaled cocaine abuse. 2010.
13. PMC ID: PMC2825081. Oronasal fistula in cleft palate surgery. 2001.
14. Vinmec. Causes and treatment of maxillary sinusitis. 2024.
15. Elsevier. Oral changes in cocaine abusers: an integrative review. 2021.
16. PMC ID: PMC5731027. Pterygoid Implant for Atrophic Posterior Maxilla. 2017.
17. PubMed ID: 35132033. Pterygoid Implant-Based “VIV” Design for Rehabilitation of Extreme. 2022.
18. Dazzle Dental. Zygomatic & Pterygoid Implants for Full-Arch Rehabilitation. 2025.
19. Samintharajkumar. Addressing Oro-Antral Fistula Closure: Risks of Untreated. 2024.
20. PMC ID: PMC5584099. Palate perforation differentiates cocaine-induced midline destructive. 2017.
21. Journal of Craniofacial Surgery. Pterygoid ImplantBased “VIV” Design for Rehabilitation. 2022.
22. PMC ID: PMC3600263. Rehabilitation of Posterior Maxilla with Zygomatic and Dental. 2013.
23. MDPI. Management of Oro-Antral Communication: A Systemic Review. 2025.
24. PubMed ID: 38786545. A Systematic Review and Network Metanalysis. 2024.
25. PubMed ID: 25422823. The effectiveness of surgical management of oroantral. 2014.
26. Ciencia Digital. Management of oroantral communications in the field of general. 2024.
27. Karger Publishers. Buccal Fat Pad: Report of 24 Cases and Literature. 2019.
28. Harmony Stuart. Long-Term Effects of Cocaine on the Body. 2024.
29. UCM. Management of Schneiderian membrane perforations during. 2020.
30. Gavin Publishers. The Surgical Management of Oroantral Communications. 2023.
31. International Journal of Dental Research. Study Of The Efficacy Of Pedicled Buccal Fat Pad. 2020.
32. PubMed ID: 39448294. Illicit cocaine and opioid drug-related maxillofacial trauma. 2025.
33. Nature. Cocaine-induced destruction of the palate: a diagnostic and. 2024.
34. PubMed ID: 39724874. A cross-Sectional study of drug replacement. 2024.
35. ScienceDirect. Substance Use and Maxillofacial Trauma: A Comprehensive Patient. 2019.
36. Technology Networks. A Case of Recurrent Sinusitis due to Oroantral Communication. 2024.
37. Longdom. Prevalence of Oral and Dental Diseases and Oral Hygiene Practices. 2018.
38. MDPI. Advancing Maxillary Reconstruction: A Systematic Review and Meta. 2025.
39. PMC ID: PMC8479434. Oroantral communication, its causes, complications, treatments. 2021.
ENLACES
1. https://pmc.ncbi.nlm.nih.gov/articles/PMC5584099/
2. https://www.nature.com/articles/s41415-024-7834-5
3. http://www.medicinaoral.com/odo/volumenes/ v2i2/08.pdf
4. https://pmc.ncbi.nlm.nih.gov/articles/PMC7864366/
5. https://www.mdpi.com/2077-0383/14/6/2033
6. https://pubmed.ncbi.nlm.nih.gov/18427365/
7. https://www.elsevier.es/en-revista-brazilianjournal-otorhinolaryngology-english-edition-497-articulo-oral-changes-in-cocaine-abusers-S1808869421000835
8. https://pubmed.ncbi.nlm.nih.gov/39448294/
9. https://www.longdom.org/open-access/prevalenceof-oral-and-dental-diseases-and-oral-hygiene-practices-among-illicit-drug-abusers-31435.html
10. https://www.samintharajkumar.com.sg/post/addressing-oro-antral-fistula-closure-risks-of-untreatedcomplications
11. https://pmc.ncbi.nlm.nih.gov/articles/PMC8479434/
12. https://pmc.ncbi.nlm.nih.gov/articles/PMC2825081/
13. http://www.arquivosdeorl.org.br/conteudo/acervo_eng.asp?Id=554
14. https://www.vinmec.com/eng/blog/causes-andtreatment-of-maxillary-sinusitis-en
15. https://cdn.technologynetworks.com/ep/pdfs/ identifying-the-root-of-the-problem-a-case-of-recurrent-sinusitis-due-to-oroantral-communication.pdf
16. https://www.medtextpublications.com/open-access/treatment-of-schneiderian-membrane-perforation-with-sutures-during-open-sinus-901.pdf
17. https://docta.ucm.es/bitstreams/f6a96c00-5149- 4b6c-8ef2-c50218b50b37/download
18. https://pubmed.ncbi.nlm.nih.gov/7595791/
19. https://karger.com/orl/article/81/1/24/261796/Buccal-Fat-Pad-Report-of-24-Cases-and-Literature
20. https://www.dentistryscience.com/ IJDR_202051_03.pdf
21. https://trate.com/es/rehabilitation-of-atrophicmaxilla-using-pterygoid-implants-case-reports/
22. https://pmc.ncbi.nlm.nih.gov/articles/PMC5731027/
23. https://pubmed.ncbi.nlm.nih.gov/35132033/
24. https://journals.lww.com/jcraniofacialsurgery/fulltext/2022/10000/pterygoid_implant_based__viv__ design_for.54.aspx
25. https://dazzle.dental/blog/zygomatic-pterygoidimplants-full-arch-rehabilitation
26. https://pmc.ncbi.nlm.nih.gov/articles/ PMC3600263/ 27. https://www.mdpi.com/2075-4418/15/2/194
28. https://www.gavinpublishers.com/article/view/ the-surgical-management-of-oroantral-communications-recommendations-for-routine-practice-combined-endoscopic-and-intraoral-approach
29. https://pubmed.ncbi.nlm.nih.gov/38786545/
30. https://pubmed.ncbi.nlm.nih.gov/39724874/














