¿Existe relación entre el crecimiento y desarrollo del maxilar superior y la salud humana? Punto de vista estomatológico
Correspondencia: Email: cmasbmac@mac.com
- Carlos Mas Bermejo
- MD. Médico especialista en Estomatología. Facultad de Odontología de Murcia, Universidad de Murcia, España (UMU); Especialista en Prótesis Estomatológica Experto en Medicina dental del sueño. Centro de Odontología Integrada del Adulto Dr. C. Mas Bermejo, Plaza de Fuensanta 2, 5º C, 30008 Murcia, Spain.
- Carlos Mas Gómez
- DMD. Odontólogo. Centro de Odontología Integrada del Adulto Dr. C. Mas Bermejo, Plaza de Fuensanta 2, 5º C, 30008 Murcia, Spain.
- Mª Agustina Sevilla García
- MD. Médico especialista en ORL. Hospital Universitario Virgen de la Arrixaca, Department of Otolaryngology, El Palmar, Murcia, Spain
- Carlos O´Connor- Reina
- MD. Médico especialista en ORL, Co-Chair of Department of Otorhinolaryngology, Hospital Quiron Salud Marbella & Hospital Quiron Salud Campo de Gibraltar
- Susana Falardo Ramos
- MD. Doctor en Medicina dental. Médica Dentista do Sono. European PhD Pierre Robin 2025 Awardee. BD – EADSM; IC-ABDSM Coordª Pósgraduação Sono, Fac Medicina, UCP; presidente da EADSM.
- Luis
- MD. Médico Estomatólogo Chairman of Orthodontics and Dentofacial Orthopedics, University of Murcia, Spain.
RESUMEN
Introducción. El maxilar superior desempeña un papel clave en la armonía craneofacial, la función respiratoria, la masticación y el equilibrio postural. Su crecimiento está influido por estímulos funcionales que condicionan el desarrollo craneofacial y la salud general. La literatura reciente muestra asociaciones relevantes entre hipoplasia maxilar, obstrucción de la vía aérea superior, respiración oral, hipoxia intermitente y múltiples repercusiones sistémicas.
Objetivo. Analizar, desde un punto de vista estomatológico, la relación entre el crecimiento y desarrollo del maxilar superior y distintos parámetros de la salud humana.
Metodología. Revisión narrativa no sistemática de la literatura indexada en PubMed, Scopus y Web of Science, centrada en anatomía y fisiología craneofacial, vía aérea superior, respiración oral, hipoxia intermitente, salud sistémica y sus implicaciones estomatológicas.
Conclusiones. Existe una relación consistente entre alteraciones del desarrollo maxilar, obstrucción de la vía aérea superior y repercusiones sistémicas, particularmente respiratorias, cardiovasculares, metabólicas, neurocognitivas, craneofaciales y bucales. Su reconocimiento desde la estomatología permite un enfoque diagnóstico precoz e integrador.
Palabras clave: maxilar superior; crecimiento craneofacial; vía aérea superior; hipoxia intermitente; medicina dental del sueño.
ABSTRACT
Introduction. The maxilla plays a key role in craniofacial harmony, respiratory function, mastication, and postural balance. Its growth is influenced by functional stimuli that condition craniofacial development and overall health. Recent literature shows relevant associations between maxillary hypoplasia, upper airway obstruction, mouth breathing, intermittent hypoxia, and multiple systemic repercussions.
Objective. To analyze, from a stomatological perspective, the relationship between maxillary growth and development and various parameters of human health.
Methodology. A non-systematic narrative review of the literature indexed in PubMed, Scopus, and Web of Science, focusing on craniofacial anatomy and physiology, the upper airway, mouth breathing, intermittent hypoxia, systemic health, and their stomatological implications.
Conclusions. A consistent relationship exists between maxillary developmental abnormalities, upper airway obstruction, and systemic repercussions, particularly respiratory, cardiovascular, metabolic, neurocognitive, craniofacial, and oral health. Its recognition from the field of stomatology allows for an early and comprehensive diagnostic approach.
Keywords: maxilla; craniofacial growth; upper airway; intermittent hypoxia; dental sleep medicine.
----
INTRODUCCIÓN
El maxilar superior constituye una estructura central en el equilibrio craneofacial y en el funcionamiento adecuado de la región buco-nasal. Su crecimiento depende de estímulos funcionales como la respiración nasal, la masticación, la deglución y la postura lingual. Cuando estos estímulos se ven alterados, por ejemplo, en presencia de obstrucción nasal, respiración oral, anquiloglosia, hábitos disfuncionales o factores ambientales, el desarrollo maxilar puede desviarse de su patrón fisiológico, generando efectos que trascienden a la esfera dentofacial.
En las últimas décadas se ha intensificado el interés científico por comprender la relación entre la morfología maxilar y diversas dimensiones de la salud humana. La literatura emergente sugiere que un maxilar superior insuficientemente desarrollado puede asociarse con una vía aérea superior estrecha, alteraciones respiratorias durante el sueño, hipoxia intermitente, trastornos del crecimiento en etapas tempranas, disfunción cráneo-mandibular e incluso repercusiones sistémicas de carácter metabólico, inflamatorio o neurocognitivo y oncológico (Figura 1). Desde la estomatología, el análisis del maxilar superior trasciende la estética y función (oclusión): constituye una ventana clínica hacia la función respiratoria (somos seres aeróbicos, nuestras células necesitan O2 las 24 horas para obtener energía y que funcionen los órganos) la homeostasis postural, la calidad del sueño y el bienestar general del paciente. Por ello, investigar su relación con la salud humana no sólo es pertinente, sino necesario para un abordaje clínico más preventivo y multidisciplinar.
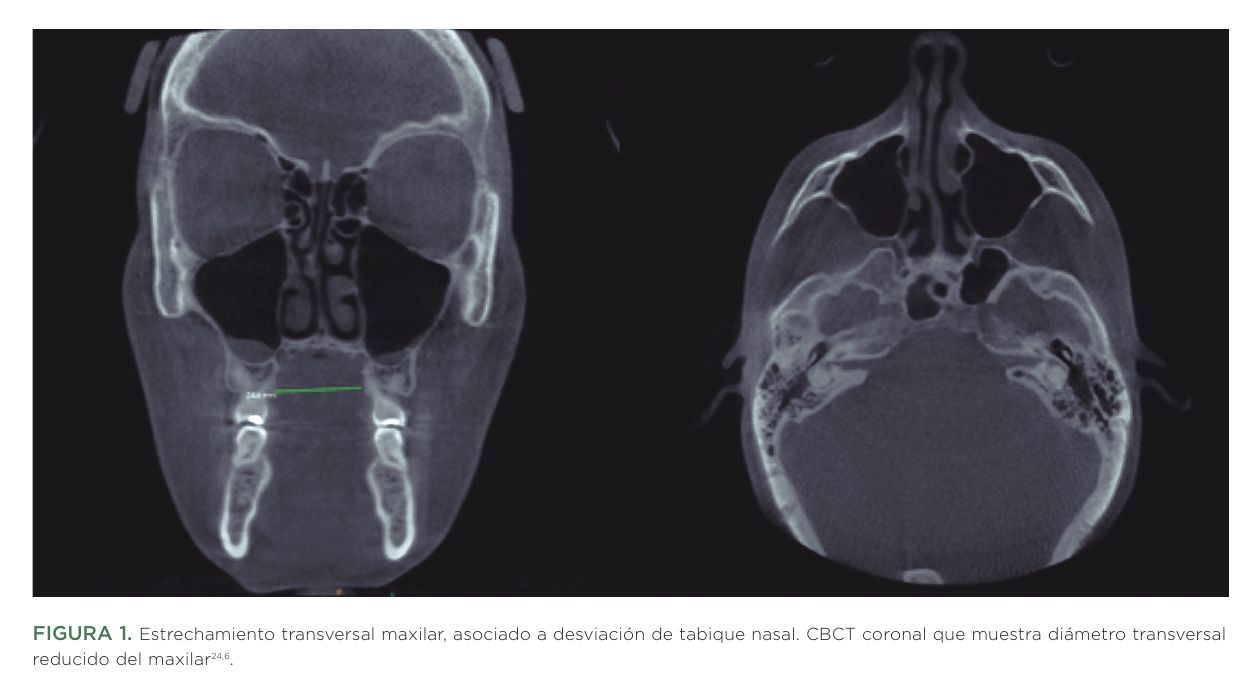
El propósito de esta revisión es explorar, desde un punto de vista estomatológico, si existe una relación entre el crecimiento y desarrollo del maxilar superior y diferentes aspectos de la salud humana, integrando evidencia anatómica, fisiológica, clínica y epidemiológica. Por ello lo hemos dividido en 4 partes: 1) Desarrollo y fisiología del maxilar superior; 2) Relación entre el maxilar superior y la vía aérea superior; 3) Repercusiones bucales y sistémicas de la hipoxia crónica intermitente; 4) Crecimiento craneofacial, respiración y salud humana.
METODOLOGÍA
Se realizó una revisión narrativa no sistemática de la literatura, no registrada en la plataforma PROSPERO, con el objetivo de analizar la relación entre el crecimiento del maxilar superior y la salud humana desde una perspectiva estomatológica integradora.
La búsqueda se llevó a cabo en PubMed/MEDLINE, Scopus y Web of Science, complementada con bibliografía clásica de referencia en crecimiento craneofacial. Se emplearon los términos:
Desarrollo del maxilar superior; crecimiento craneofacial; vía aérea superior; hipoxia intermitente; respiración bucal, medicina dental del sueño; apnea obstructiva del sueño, estomatología; salud bucal; medicina dental del sueño (maxillary growth, craniofacial development, upper airway, mouth breathing, intermittent hypoxia, obstructive sleep apnea, oral health, dental sleep medicine).
Se incluyeron artículos originales, revisiones, metaanálisis y guías clínicas relevantes por su aplicabilidad clínica.
1. Desarrollo y fisiología del maxilar superior
El maxilar superior es un hueso de osificación intramembranosa y sometido a influencias funcionales continuas desde la etapa fetal hasta la etapa adulta cuyo crecimiento depende de suturas craneofaciales, superficies de aposición y estímulos funcionales continuos desde la etapa fetal hasta la de adulto, a diferencia de la mandíbula cuyo crecimiento está determinado por el cóndilo.
1.1 Desarrollo embrionario y posnatal
Se origina a partir del primer arco faríngeo por osif icación intramembranosa1 del proceso maxilar. Durante el desarrollo intrauterino, tras el nacimiento, crece mediante remodelado óseo y desplazamiento secundario por el desarrollo de la base craneal y cavidad nasal.
1.2 Papel de las suturas
Las suturas palatinas media, cigomático-maxilar, fronto-maxilar y naso-maxilar permiten el crecimiento transversal y anteroposterior en respuesta a estímulos mecánicos. derivados de la respiración nasal, la presión lingual y las cargas masticatorias. La adecuada presencia sutural durante la infancia y adolescencia es esencial para el crecimiento normal2.
1.3 Influencia de la respiración nasal
La respiración nasal estimula el desarrollo transversal y vertical del maxilar3 mediante presiones negativas f isiológicas en la cavidad nasal, estímulos sobre la mucosa respiratoria y la arquitectura naso-maxilar y un patrón lingual (postura lingual adecuada) apoyado en el paladar duro y durante la deglución. La lengua presiona el paladar anteroposterior y transversalmente, ensanchando el maxilar superior. Una alteración de esta postura condiciona paladar estrecho y alto, hipoplasia maxilar transversal, rotación inferior y posterior del complejo maxilar, y disminución del volumen de la vía aérea.
1.4 Masticación, deglución y postura lingual
El maxilar superior recibe estímulos mecánicos constantes de:
- La función masticatoria (fuerzas verticales y horizontales).
- La deglución (presión lingual repetitiva anteroposterior y transversal).
- El reposo lingual (la lengua como “molde funcional” del paladar).
Un tono lingual adecuado y una masticación bilateral equilibrada promueven la expansión fisiológica del maxilar4 mientras que:
- Hipotonía lingual.
- Hipotonía músculos peribucales (orbiculares labios, bucinador, mentoralis etcétera).
- Deglución atípica.
- Dietas blandas.
- Pérdida precoz de dientes...
conducen a un crecimiento insuficiente o asimétrico y posturas compensatorias erróneas de la cabeza y alteraciones de la postura vertical vertebral.
Por ello es importante hablar sobre la “anquiloglosia” (frenillo lingual) cómo la limitación en la movilidad lingual, impidiendo que la lengua ejerza su función fisiológica de molde y expansión sobre el paladar (crecimiento transversal y anteroposterior) originando hipoplasia transversal maxilar. Una lengua anclada favorece la postura baja, posteriorización de la lengua cerrando orofaringe y respiración bucal. Por ello, es importante explorar la presencia de anquiloglosia en el niño y adulto ya que están muy relacionados con los TRS del niño y adulto5,6,7.
1.5 Relación con la base craneal
El crecimiento del maxilar depende del a dirección del crecimiento de la base craneal el desarrollo del esfenoides y etmoides y la conformación del complejo naso-maxilar. Alteraciones en cualquiera de estas áreas pueden repercutir en la forma del maxilar y, por extensión, en la función respiratoria y craneofacial8.
2. Maxilar y vía superior
El maxilar superior constituye el principal soporte óseo de la vía aérea superior (VAS). Su morfología condiciona el volumen nasofaríngeo, la anchura de las fosas nasales y la posición del paladar duro, la amplitud transversal de las fosas nasales y la relación del complejo máxilo-mandibular con los tejidos blandos faríngeos.
2.1 Anchura maxilar y volumen nasal
- La anchura transversal del maxilar es un determinante crítico del espacio nasal:
- Un maxilar bien desarrollado favorece un piso nasal amplio y un flujo respiratorio eficiente.
- Un maxilar hipoplásico o estrecho reduce el volumen nasal interno, favoreciendo turbulencias, congestión y respiración bucal.
Estudios cefalométricos y tomográficos han mostrado correlaciones entre paladares altos/estrechos y disminución del volumen de la cavidad nasal, lo que se traduce en mayor resistencia inspiratoria9. Un maxilar estrecho reduce el volumen nasal interno, incrementa la resistencia inspiratoria y favorece la respiración bucal.
2.2 Hipoplasia maxilar y respiración oral
La respiración bucal persistente, secundaria a obstrucción nasal o hábitos adquiridos tiene consecuencias bidireccionales10:
a) Causa alteración del crecimiento maxilar:
- Disminuye la presión lingual sobre el paladar duro.
- Incrementa la presión negativa en la cavidad oral.
- Favorece el colapso transversal del maxilar.
b) Y a su vez, la hipoplasia maxilar agrava la obstrucción respiratoria:
- Paladar alto → techo de cavidad nasal elevado → menor volumen nasal.
- Arcada superior estrecha → desplazamiento lingual posterior→ mayor resistencia al flujo.
Este círculo vicioso puede iniciarse en la infancia y mantenerse en la vida adulta.
2.3 Maxilar como estabilizador de la VAS
El maxilar actúa como un “andamiaje” para estructuras clave:
- Paredes laterales de la cavidad nasal. ORTODONCIA
- Cornetes inferiores.
- Paladar duro (que separa cavidad oral y nasal).
- Inserciones musculares periorales y palatinas. Una deficiencia maxilar en sentido anteroposterior o transversal compromete la estabilidad y permeabilidad de la vía aérea superior durante11:
- La respiración nasal.
- Masticación.
- Deglución.
- El ejercicio físico.
- El sueño.
Este último punto es especialmente relevante en medicina dental del sueño.
2.4 Colapsabilidad faríngea y AOS
La evidencia señala que los individuos con hipoplasia maxilar presentan mayor propensión a12:
- VAS estrecha.
- Incremento de la resistencia nasal.
- Mayor colapsabilidad faríngea durante el sueño.
- Activación de mecanismos adaptativos (respiración oral, postura anómala, hiperactividad muscular).
Estas alteraciones favorecen episodios repetidos de hipoxia intermitente, hipercapnia intermitente que tienen impacto no sólo local (ronquido, fragmentación del sueño), sino también sistémico (inflamación, estrés oxidativo, alteraciones cardiovasculares y metabólicas).
2.5 Implicaciones craneofaciales
La hipoplasia maxilar afecta:
- El patrón de crecimiento vertical (tendencia a mordida abierta, crecimiento hiperdivergente).
- La relación máxilo-mandibular (clase II esqueletal o disarmonía vertical).
- La postura lingual y la función orofacial.
- Todas estas alteraciones no son meramente dentales: tienen relación directa con la función respiratoria, el sueño, la homeostasis craneocervical y la salud global del individuo13.
3. Repercusiones sistémicas y bucales de la hipoxia intermitente crónica
La hipoxia crónica intermitente (HCI) es un fenómeno característico de los trastornos respiratorios del sueño, especialmente de la apnea obstructiva del sueño (AOS)14. Se produce por episodios repetidos de reducción del flujo aéreo que generan desaturaciones bruscas seguidas de reoxigenaciones rápidas. Este patrón desencadena una cascada fisiopatológica con consecuencias multisistémicas y también otras manifestaciones bucales, muchas de ellas mediadas por xerostomía (principalmente en niños).
3.1 Mecanismos fisiopatológicos de la HCI
La HCI activa múltiples vías biológicas:
- Estrés oxidativo.
- Inflamación sistémica.
- Disfunción endotelial.
- Activación simpática persistente.
- Alteración de factores de crecimiento tisular (HIF1α, VEGF, IGF-1).
- Alteraciones en los biomarcadores metabólicos: Proteína C-reactiva, TNF-alfa, insulinemia, hierro, hierritina. Y alteraciones de las IL 6, Il815.
Cambios en metabolismo glucídico y lipídico. Estas alteraciones explican la asociación entre AOS y enfermedades cardiovasculares, metabólicas, neurocognitivas e incluso un mayor riesgo de ciertos tipos de cáncer16.
3.2 Repercusiones sistémicas relevantes en Estomatología
Aunque las repercusiones sistémicas de la HIC afectan al organismo en su conjunto, varios efectos tienen implicación directa en la función bucal, el desarrollo craneofacial y la salud estomatológica:
- Disfunción respiratoria del sueño.
- Aumento de la resistencia nasal.
- Fragmentación de sueño.
- Respiración bucal persistente nocturna.
- Aumento del tono simpático y bruxismo.
La activación simpática nocturna y los microdespertares favorecen episodios de bruxismo del sueño, con impacto en entramado dentario, ATM y musculatura masticatoria17.
- Alteraciones inmunológicas e inflamatorias
La inflamación sistémica crónica puede afectar al equilibrio de la microbiota bucal, aumentar la susceptibilidad a periodontitis y agravar estados inflamatorios locales.
- Consecuencias maxilofaciales indirectas
La respiración oral crónica y la alteración del sueño pueden interferir con el crecimiento craneofacial en niños, favoreciendo hipoplasia maxilar, mordidas abiertas y patrones hiperdivergentes.
3.3. Repercusiones bucales asociadas a la HCI y la xerostomía
La xerostomía (boca seca) es una consecuencia muy frecuente en pacientes roncadores, respiradores orales y con AOS no tratado. Está causada por18:
- Paso continuo de aire por la cavidad oral.
- Disminución del flujo salival nocturno.
- Deshidratación de mucosas.
- Activación simpática mantenida.
- Uso de CPAP sin humidificación adecuada.
- Uso de dispositivo de avance mandibular (DAM) sin control de la dimensión vertical.
La xerostomía tiene implicaciones clínicas profundas en la salud bucal.
3.3.1. Caries dental y desmineralización
La falta de saliva19:
- Reduce la capacidad tampón del pH.
- Aumenta la acidez bucal.
- Disminuye el aclaramiento de hidratos de carbono.
- Favorece la proliferación de Streptococcus mutans.
Resultado: Mayor riesgo de caries, especialmente radiculares en adultos y rampantes en niños respiradores bucales.
3.3.2. Enfermedad periodontal
Hay alteraciones del fluido crevicular gingival20,21.
La saliva es un agente clave en:
- Defensa antimicrobiana.
- Control de la carga bacteriana.
- Lubricación gingival.
La xerostomía en pacientes con HIC/nocturnal mouth-breathing se asocia con22:
- Gingivitis persistente.
- Bolsas inflamatorias.
- Mayor carga bacteriana anaerobia.
- Periodontitis más agresiva o de peor control.
3.3.3. Halitosis
La boca seca favorece18:
- Metabolismo proteolítico bacteriano.
- Incremento de compuestos sulfurados volátiles.
Lo que explica la halitosis matutina típica en respiradores bucales.
3.3.4. Mucositis, úlceras y sensación de ardor
La deshidratación mucosa provoca18:
- Lesiones en mucosa yugal.
- Lengua fisurada.
- Ardor bucal.
- Mayor susceptibilidad traumática.
3.3.5. Dificultades protésicas y funcionales
La lubricación insuficiente afecta18:
- Estabilidad de prótesis removibles.
- Sellado periférico.
- Confort del paciente.
Además, en adultos mayores la xerostomía crónica repercute directamente en su nutrición, función masticatoria y calidad de vida.
3.3.6. Alteración de la microbiota bucal
La reducción del flujo salival21,22 modifica el ecosistema bacteriano, favoreciendo:
- Cepas cariogénicas.
- Anaerobios periodonto-patógenos.
- Disbiosis oral persistente.
Existe creciente evidencia de que esta disbiosis puede influir en la inflamación sistémica asociada al AOS.
3.3.7. Desgastes químicos por acidosis faringo-laríngea y digestiva
Además de las caries y la enfermedad periodontal, en los pacientes con trastornos respiratorios del sueño e HIC es frecuente observar desgastes químicos del esmalte asociados a fenómenos de acidosis faringolaríngea y digestiva24.
En estos pacientes pueden coexistir varios mecanismos:
Acidosis respiratoria de vía aérea superior (laringea):
La respiración irregular, el colapso faríngeo y los cambios en la dinámica del CO2 y del pH local favorecen un entorno más ácido en las región faringo-laríngea24. Este microentrono ácido puede contribuir a una mayor agresión química sobre las superficies dentarias expuestas durante el sueño, especialmente en respiradores bucales25.
Acidosis faríngea y digestiva (reflujo faringo-laríngeo y gastro-faríngeo):
Los episodios de reflujo que alcanzan la faringe y la laringe exponen a los dientes y mucosas a ácidos de origen gástrico y/o duodenal. Esta exposición repetida provoca erosión dental, típicamente25,26:
- En caras palatinas de incisivos superiores.
- En caras oclusales de molares.
- En superficies lisas con aspecto “mate”, redondeado y sin bordes de esmalte nítidos.
La combinación de xerostomía, que reduce la capacidad tampón de la saliva, con estos episodios de acidosis faringo-laríngea/digestiva potencia el daño químico:
- Menor neutralización de ácidos.
- Mayor tiempo de contacto de los ácidos con el esmalte.
- Mayor vulnerabilidad del diente al desgaste por fuerzas mecánicas posteriores (bruxismo).
En consecuencia, muchos pacientes con HIC y trastornos respiratorios del sueño presentan un patrón mixto de desgaste dentario químico y mecánico, en el que se superponen:
- Erosión por ácidos respiratorios y digestivos.
- Aplanamiento por bruxismo del sueño.
- Microfracturas y pérdida de estructura dentaria.
El reconocimiento de estos signos en la clínica diaria puede orientar al estomatólogo hacia la sospecha de un trastorno respiratorio del sueño subyacente, incluso en pacientes que no han sido diagnosticados previamente.
4. Crecimiento craneofacial, respiración y salud humana
El crecimiento craneofacial depende de un equilibrio complejo entre genética, función y entorno. Entre los factores funcionales, la respiración nasal desempeña un papel decisivo, no sólo por su influencia biomecánica sobre las estructuras naso-maxilares, sino también por su impacto bioquímico directo gracias a la producción de óxido nítrico (NO) en la cavidad nasal27,28,29,30,31. La interacción entre estas variables determina en gran medida la forma y función del maxilar superior, así como importantes aspectos de la salud humana.
4.1. La respiración nasal como motor funcional del desarrollo craneofacial
La respiración nasal fisiológica proporciona estímulos que guían el crecimiento normal del maxilar superior y del complejo craneofacial:
- Presión lingual adecuada sobre el paladar duro.
- Estabilidad de la postura mandibular.
- Expansión fisiológica del arco maxilar.
- Estímulos mecánicos sobre suturas naso-maxilares.
- Oxigenación eficiente durante el sueño y la vigilia.
Estos factores permiten un desarrollo transversal, anteroposterior y vertical equilibrado. Cuando la respiración nasal se ve comprometida, por obstrucción, alergias, desviación septal, hipertrofia adenoidea o hipoplasia maxila, se altera este equilibrio, generando patrones de crecimiento disfuncionales que pueden persistir hasta la vida adulta32.
4.2. Importancia fisiológica del óxido nítrico en la respiración nasal
La cavidad nasal y los senos paranasales producen cantidades significativas de óxido nítrico (NO), una molécula cuya función como mediador biológico fue establecida por Ignarro, Furchgott y Murad (Premio Nobel de Medicina 1998).
El NO inhalado junto con el aire inspirado por la nariz ejerce funciones esenciales:
- Vasodilatación pulmonar que mejora la perfusión alveolar.
- Optimización de la relación ventilación/perfusión, aumentando la oxigenación.
- Potente acción antimicrobiana frente a virus, bacterias y hongos.
- Regulación del tono bronquial, facilitando con ello la respiración.
- Mejora del aclaramiento mucociliar.
Cuando un individuo respira por la boca, se pierde completamente este aporte fisiológico de NO30,31, lo que disminuye la eficacia del intercambio gaseoso e incrementa la inestabilidad respiratoria, especialmente durante el sueño.
4.3. Consecuencias estructurales de la respiración oral sobre el crecimiento craneofacial
La respiración oral mantenida produce adaptaciones perjudiciales32,33,34:
A nivel maxilar
- Paladar alto y estrecho.
- Hipoplasia transversal.
- Retroposición del complejo naso-maxilar.
- Disminución del volumen nasal interno.
A nivel mandibular
- Rotación posterior.
- Aumento del ángulo mandibular.
- Tendencia a mordida abierta.
- Desarmonía sagital (clase II esqueletal, mordidas cruzadas esqueléticas y o funcionales).
A nivel muscular y postural
- Lengua baja e interpuesta (Anquiloglosia).
- Hipotonía labial y perioral.
- Adelantamiento de cabeza y cuello.
- Alteración del equilibrio craneocervical.
Estos cambios no sólo afectan la estética o la oclusión: comprometen la vía aérea superior (Figura 2 y 3).
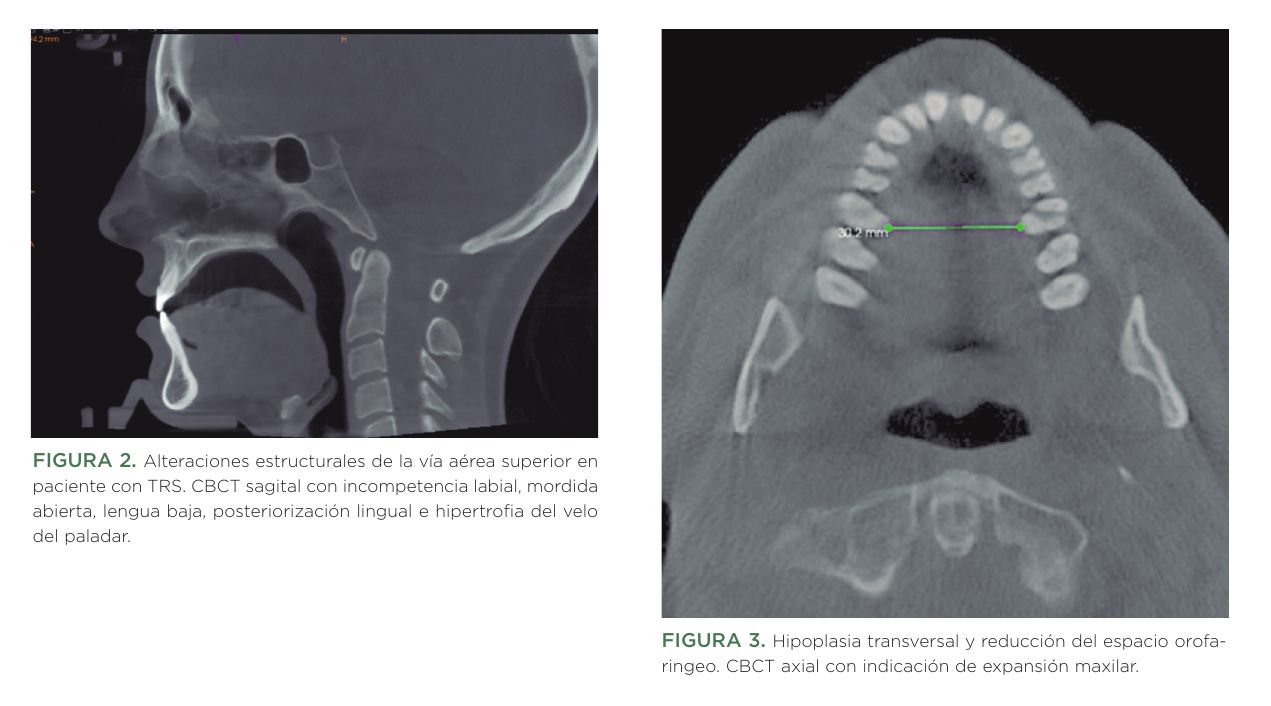
4.4. Vía aérea superior, colapsabilidad y repercusiones nocturnas
La hipoplasia maxilar y la respiración bucal aumentan el riesgo de34:
- Obstrucción nasal crónica.
- Ronquido.
- Colapsabilidad faríngea.
- Apneas e hipopneas.
- Hipoxia intermitente crónica (HIC).
- Fragmentación del sueño.
- Activación simpática persistente.
- Bruxismo del sueño compensatorio.
Estos fenómenos influyen en múltiples dimensiones de la salud: metabólica, cardiovascular, neurocognitiva y emocional.
4.5. Integración fisiopatológica: de la disfunción respiratoria al impacto sistémico
La secuencia funcional puede describirse de manera integrada34:
Obstrucción nasal
Respiración oral
- Pérdida del NO nasal y peor oxigenación.
- Cambios de presión y postura lingual.
- Hipoplasia maxilar.
- Reducción de volumen nasal y aumento de resistencia.
- Colapsabilidad faríngea.
- Ronquido, SAHOS, microdespertares.
- Hipoxia intermitente crónica.
- Efectos sistémicos (inflamación, estrés oxidativo, disfunción metabólica).
- Manifestaciones bucales (xerostomía, erosión dental química, periodontitis, bruxismo).
La dinámica es circular y autoperpetuante, por lo que la intervención precoz desde la estomatología es fundamental.
4.6. Impacto en la salud humana
En niños35
- Alteraciones del aprendizaje.
- TDAH-like y problemas conductuales.
- Retraso ponderoestatural.
- Hipoplasia maxilar marcada.
- Respiración oral crónica.
- Ronquido primario o SAHOS infantil.
En adultos36,37
- Hipertensión arterial.
- Resistencia a la insulina.
- Fatiga crónica.
- Deterioro cognitivo leve.
- Mayor riesgo cardiovascular.
- Xerostomía severa.
- Desgaste químico por acidosis faringo-laríngea o digestiva.
- Bruxismo del sueño
4.7. Relevancia estomatológica
El estomatólogo/odontólogo es uno de los primeros profesionales capaces de identificar:
- Paladar estrecho.
- Lengua baja.
- Anquiloglosia o frenillo lingual (clasificación de Von Arx y de Kotlow).
- Maloclusiones asociadas (mordida abierta, mordida cruzada uni o bilateral).
- Facies adenoidea.
- Bruxismo.
- Desgaste químico por acidosis.
- Xerostomía crónica.
- Signos de respiración oral.
- Reducción del volumen nasal observado intraoralmente.
- Posibles indicios de trastornos respiratorios del sueño.
Por tanto, la estomatología se posiciona como un eje esencial en la detección precoz, el seguimiento interdisciplinar y la intervención preventiva.
5. Perspectiva estomatológica integradora en la relación maxilar–respiración–salud
La estomatología moderna ha evolucionado hacia un enfoque funcional y biomédico en el que el maxilar superior no se considera únicamente un soporte dentario, sino un marcador clínico fundamental del estado respiratorio, neuromuscular y sistémico del paciente37. Comprender cómo interactúan el crecimiento maxilar, la respiración nasal y la salud general permite al clínico anticipar, detectar y abordar problemas complejos desde fases muy precoz.
5.1. El estomatólogo como observador privilegiado del desarrollo craneofacial
La consulta dental es uno de los pocos espacios asistenciales donde los pacientes, especialmente los niños, son evaluados periódicamente, lo que permite:
- Observar la evolución morfológica del maxilar superior.
- Detectar la instauración temprana de respiración oral.
- Identificar signos precoces de hipoplasia maxilar.
- Evaluar hábitos orales disfuncionales (deglución, postura lingual, masticación).
- Documentar cambios progresivos en dentición, postura y función.
El estomatólogo, por tanto, no sólo diagnostica caries u oclusión: detecta patrones de riesgo de salud general.
5.2. Indicadores clínicos de respiración disfuncional en la práctica estomatológica
Existen múltiples signos que, observados en conjunto, deben alertar al clínico38,39:
- Paladar estrecho o profundo.
- Micrognatia o retrognatia.
- Bordes incisales desgastados (bruxismo del sueño).
- Erosión química por acidosis faringo-laríngea o digestiva.
- Xerostomía persistente.
- Halitosis matutina.
- Labios incompetentes.
- Lengua baja o interpuesta.
- Anquiloglosia.
- Facies adenoidea.
- Ojeras alérgicas (“facies respiratoria”).
- Mordida abierta o cruzada.
- Amígdalas hipertróficas visibles intraoralmente.
- Ronquido referido por los padres o pareja.
Estos signos, combinados, constituyen un fenotipo respiratorio-bucal de alto valor diagnóstico.
5.3. Evaluación funcional del paciente desde la estomatología
Un protocolo estomatológico moderno debe incluir:
Evaluación de la vía aérea superior
- Análisis de colapso de narinas.
- Observación del espacio orofaríngeo.
- Clasificación de Mallampati.
- Valoración del volumen lingual.
- Análisis de la permeabilidad nasal referida.
Análisis funcional orofacial
- Muscular: palpación musculatura craneocervical y craneomandibular.
- Articulación Témporo-mandibular: Rango de movimiento, palpación, auscultación.
- Oclusión: contactos en MI, contactos en RC con laminillas, guías, prematuridades, interferencias.
- Postura lingual.
- Presencia de anquiloglosia (clasificación de Von Arx y de Kotlow).
- Patrón de deglución.
- Tono perioral.
- Tipo de masticación (bilateral / unilateral).
- Desgastes químicos/ mecánicos.
Evaluación del sueño y de la respiración nocturna
- Preguntas dirigidas sobre ronquido.
- Somnolencia diurna.
- Bruxismo.
- Interrupciones del sueño.
- Posibles parasomnias.
Exploración del desgaste dental
- Identificación de erosión química.
- Desgaste mecánico por bruxismo.
- Interacción entre erosión + bruxismo.
- Sequedad bucal o hiposialia.
La integración de estas observaciones permite identificar sujetos en riesgo de trastornos respiratorios del sueño o de hipoplasia maxilar progresiva40,41.
5.4. Rol clínico del estomatólogo en la prevención y manejo multidisciplinar
El estomatólogo ejerce un papel central en:
A) Prevención
- Educación en respiración nasal funcional.
- Detección temprana de hábitos orales disfuncionales.
- Identificación precoz de disarmonías del crecimiento maxilar.
- Seguimiento del desarrollo craneofacial en dentición mixta.
- Hábitos o comportamientos conductuales:
- Higiene del sueño.
- Uso de pantallas antes de acostarse.
- hora de la comida.
- Luces de presencia.
- Diario de sueño.
B) Diagnóstico
- Registro de signos clínicos de respiración oral y VAS comprometida.
- Identificación de patrones de desgaste químico o mecánico.
- Sospecha de SAHOS o ronquido primario.
C) Derivación y trabajo interdisciplinar
Interacción con:
- Otorrinolaringología.
- Medicina del sueño.
- Pediatría.
- Logopedia.
- Fisioterapia respiratoria.
- Ortodoncia/Ortopedia dentofacial.
D) Tratamiento
- Expansión maxilar (cuando está indicada).
- Rehabilitación orofacial.
- Manejo del bruxismo y desgaste dental.
- Control de xerostomía y erosión química.
- Férulas de reposicionamiento mandibular (en casos seleccionados).
- Soporte en pacientes con CPAP o DAAs.
5.5. La estomatología como puerta de entrada a la medicina del sueño
Cada vez más evidencia científica posiciona al estomatólogo como un actor clave en el cribado y comanejo del AOS, gracias a su capacidad para:
- Identificar estructuras craneofaciales predisponentes.
- Detectar erosión química asociada a acidosis faringo-laríngea o digestiva.
- Documentar signos de respiración oral crónica.
- Observar patrones de desgaste dentario característicos del sueño.
- Reconocer la xerostomía como marcador de trastorno respiratorio nocturno.
- Coordinar tratamientos integrados con otras especialidades.
Este enfoque amplía el rol de la estomatología hacia un modelo de medicina oral integrativa, donde el maxilar superior es un indicador temprano del estado respiratorio, del sueño y de la salud sistémica.
5.6. Síntesis final del apartado
Desde la estomatología, la relación entre el crecimiento maxilar, la respiración nasal, la vía aérea superior y la salud humana no solo es evidente, sino clínicamente crucial. La boca es una ventana diagnóstica hacia la función respiratoria, la calidad del sueño y el equilibrio sistémico. La detección temprana por parte del estomatólogo permite prevenir alteraciones del desarrollo y mejorar la salud global del paciente42.
6. Integración de la evidencia científica: relación maxilar–respiración–salud
La revisión conjunta de la literatura anatómica, fisiológica, respiratoria y estomatológica evidencia un modelo común43,44: el crecimiento y desarrollo del maxilar superior está íntimamente ligado a la respiración nasal y, por extensión, a la salud humana en múltiples dimensiones. Este modelo integrador no surge de una sola disciplina, sino de la convergencia de hallazgos provenientes de la medicina del sueño, la ortodoncia, la otorrinolaringología, la fisiología respiratoria y la medicina oral.
6.1. El maxilar superior como estructura clave en la fisiología respiratoria
La evidencia muestra que la forma y posición del maxilar superior condicionan:
- El volumen de la cavidad nasal.
- La permeabilidad de la vía aérea.
- La postura lingual.
- El equilibrio craneocervical.
- La colapsabilidad faríngea durante el sueño.
Por tanto, la anatomía maxilar no es simplemente un asunto dentario: es un determinante directo de la función respiratoria45.
6.2. El papel central de la respiración nasal y el óxido nítrico
Los hallazgos derivados del reconocimiento del óxido nítrico como molécula señalizadora fundamental (Ignarro, Furchgott y Murad, Nobel 1998) han transformado nuestra comprensión de la respiración nasal.
- La respiración nasal mejora la oxigenación global.
- Reduce el trabajo respiratorio.
- Protege frente a patógenos.
- Modula la función bronquial.
- Contribuye al desarrollo craneofacial equilibrado.
La sustitución por respiración oral elimina estos beneficios e inicia una cadena de disfunciones estructurales y funcionales.
6.3. Hipoplasia maxilar, vía aérea y SAHOS: un círculo fisiopatológico
El análisis de los estudios clínicos y cefalométricos confirma un patrón repetido46,47:
Hipoplasia maxilar
- Reducción del volumen nasal y alteración de la postura lingual.
- Respiración oral crónica.
- Mayor colapsabilidad faríngea.
- Episodios de hipopneas/apneas
Hipoxia intermitente crónica (HIC)
- Repercusiones sistémicas y bucales.
- Empeoramiento progresivo de la función respiratoria y el bruxismo.
Este modelo explica por qué muchos pacientes con dismorfias naso-maxilares presentan signos tanto dentales como sistémicos.
6.4. Repercusiones sistémicas: más allá de la cavidad oral
La HIC genera alteraciones que impactan en múltiples sistemas48,49:
- Inflamación crónica de bajo grado.
- Disfunción endotelial.
- Estrés oxidativo.
- Activación simpática nocturna.
- Alteración del metabolismo glucídico y lipídico.
- Riesgo cardio-metabólico aumentado.
- Disfunción neurocognitiva.
- Trastornos del crecimiento en niños.
Los efectos respiratorios de una mala anatomía maxilar trascienden ampliamente la esfera odontológica.
6.5. Repercusiones bucales: un espejo de la respiración
Los signos orales constituyen un reflejo directo del patrón respiratorio:
- Xerostomía → por respiración oral e HIC.
- Erosión dental química → por acidosis faríngea, laringea o digestiva.
- Bruxismo del sueño → por microdespertares asociados al SAHOS.
- Periodontitis agravada → por reducción del flujo salival y disbiosis.
- Desgaste mixto (erosión + abrasión).
- Inestabilidad protésica.
- Halitosis matutina.
La cavidad oral actúa como “sensor clínico” de la fisiopatología respiratoria nocturna49.
6.6. La estomatología como disciplina puente
La revisión de la literatura demuestra que el estomatólogo se sitúa en un punto estratégico:
- Observa el desarrollo maxilar desde la infancia.
- Detecta patrones de respiración oral.
- Identifica signos de HIC y SAHOS a través de la boca.
- Reconoce erosiones químicas y xerostomía.
- Comprende el vínculo entre morfología, función y salud.
- Tiene contacto periódico con los pacientes.
- Coopera con ORL, medicina del sueño, pediatría y logopedia.
Por tanto, la estomatología es puente entre la estructura craneofacial y la salud sistémica50.
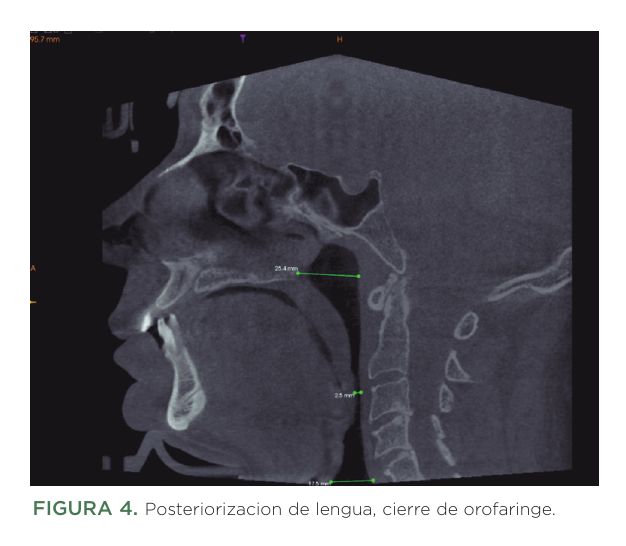
6.7. Limitaciones de la evidencia actual
Aunque el vínculo entre respiración nasal, crecimiento maxilar y salud está bien documentado, existen áreas donde la evidencia es todavía emergente:
- Estudios longitudinales de gran tamaño sobre respiración oral y desarrollo facial.
- Relación directa entre HIC y enfermedades sistémicas específicas en población general.
- Impacto de tratamientos ortopédicos maxilares sobre la salud general.
- Papel de la microbiota oral en la modulación de la respuesta inflamatoria asociada a SAHOS.
- Mecanismos precisos de erosión química por acidosis respiratoria vs digestiva
Estas limitaciones justifican la necesidad de estudios multidisciplinares y revisiones narrativas como la presente.
El trabajo no está registrado en plataformas como PROSPERO, lo que puede influir en la reproducibilidad y la trazabilidad del proceso de búsqueda.
6.8. Síntesis integradora final
La evidencia converge hacia una conclusión clara: El maxilar superior no es sólo parte del sistema masticatorio; es un nodo funcional que enlaza respiración, sueño, postura, metabolismo y salud sistémica. Comprender esta relación, y reconocer sus signos clínicos desde la estomatología, permite realizar un diagnóstico temprano y mejorar la salud global del paciente.
7. Conclusiones
El conjunto de la evidencia revisada permite afirmar que sí existe una relación significativa entre el crecimiento y desarrollo del maxilar superior y la salud humana, entendida en un sentido amplio que abarca aspectos respiratorios, funcionales, sistémicos y bucales. El maxilar superior constituye una estructura clave para la permeabilidad nasal, la posición lingual, el equilibrio craneofacial y la estabilidad de la vía aérea superior, y su desarrollo no puede desvincularse de la respiración nasal fisiológica.
La presencia de óxido nítrico en la cavidad nasal, descrita por Ignarro, Furchgott y Murad, subraya la importancia bioquímica de la respiración nasal en la oxigenación, la función inmunitaria y la regulación del tono bronquial. Cuando este patrón respiratorio se sustituye por la respiración oral —ya sea por obstrucción, hábitos o hipoplasia maxilar— se altera el desarrollo craneofacial, aumenta la colapsabilidad faríngea y se favorece la aparición de trastornos respiratorios del sueño, con episodios repetidos de hipoxia intermitente crónica.
La HIC no solo tiene repercusiones sistémicas (inflamación, angiogénesis, estrés oxidativo, vasoconstricción, disfunción metabólica), provocando cancerogenesis, problemas cardiovasculares51,52,53, metabólicos como diabetes tipo 2, cansancio y fatiga, sino también manifestaciones bucales relevantes (xerostomía, erosión dental química por acidosis faringo-laríngea o digestiva, enfermedad periodontal agravada y patrones de desgaste mixto con bruxismo del sueño. Estas manifestaciones, visibles en la consulta estomatológica, pueden ser señales indirectas de un trastorno respiratorio no diagnosticado.
Desde esta perspectiva, la estomatología ocupa un papel estratégico como disciplina capaz de detectar tempranamente alteraciones en la respiración, el sueño y la salud general mediante la observación de cambios morfológicos, funcionales y dentarios. La detección precoz de hipoplasias maxilares, respiración oral, xerostomía o erosión química permite intervenir antes de que se establezcan patrones disfuncionales más severos.
En conjunto, este análisis invita a considerar el maxilar superior no sólo como una estructura anatómica local, sino como un indicador clínico integrado que refleja la interacción entre crecimiento, respiración y salud sistémica. El enfoque estomatológico, por tanto, debe evolucionar hacia una visión más amplia, interdisciplinar y preventiva, donde la evaluación del maxilar superior y de la función respiratoria forme parte esencial de la práctica clínica orientada a mejorar la salud general del paciente. Hoy sabemos que la expansión maxilar ha demostrado aumentar el volumen de la vía aérea superior, por ello se ha propuesto como tratamiento del AOS54,55.
Además el bruxismo se ha confirmado que está muy relacionado con problemas en la vía aérea56. Por otra parte, se han identificado cuatro fenotipos de apnea obstructiva del sueño (AOS). Sólo uno de ellos es anatómico. Por lo tanto, es posible que los tratamientos anatómicos para el AOS no resuelvan completamente la afección. En esta revisión se examinan los cuatro fenotipos del SAOH y se analiza cómo se podrían tratar mediante la reeducación respiratoria desde tres dimensiones de la respiración funcional: bioquímica, biomecánica y frecuencia de resonancia. La reeducación respiratoria y la terapia miofuncional pueden ser útiles para los pacientes de los cuatro fenotipos de AOS57. Por ello tiene especial relevancia la presencia del logopeda en el equipo multidisciplinar que trata los trastornos respiratorios del sueño tanto en el niño como en el adulto.
Como conclusión queremos destacar la necesidad de establecer equipos multidisciplinares que incluyan a estomatólogo, odontólogo, otorrinolaringólogo, pediatra, odontopediatra, ortodoncista, medicina del sueño, neumólogo, fisioterapeuta, endocrinólogo y logopeda para el diagnóstico y plan de tratamiento de los trastornos respiratorios del sueño tanto del niño como adulto.
BIBLIOGRAFÍA
1. Enlow DH, Hans MG. Essentials of Facial Growth. Philadelphia: Saunders; 1996.
2. Proffit WR, Fields HW, Larson B. Contemporary Orthodontics. 6th ed. 2019.
3. Moss ML. The functional matrix hypothesis revisited. 1. The role of mechanotransduction. Am J Orthod Dentofacial Orthop. 1997;112(1):8.
4. Graber LW, Vanarsdall RL, Vig K. Orthodontics: Current Principles and Techniques. 5th ed. St Louis: Mosby; 2012.
5. Correa EJ, O’Connor-Reina C, Rodríguez-Alcalá L, Benjumea F, Casado-Morente JC, Baptista PM, Casale M, Moffa A, Plaza G. Does Frenotomy Modify Upper Airway Collapse in OSA Adult Patients? Case Report and Systematic Review. J Clin Med. 2022 Dec 27;12(1):201. doi: 10.3390/jcm12010201. PMID: 36615001; PMCID: PMC9821269.
6. O’Connor-Reina C, Gozal PD, García Iriarte MT, Rodríguez Alcalá L, Correa E, Hernández Ibarburu G, Pérez Del Rey PD, Baptista P, Plaza PG. Association between ankyloglossia and pediatric obstructive sleep apnea: A retrospective cohort study using a global health network. Int J Pediatr Otorhinolaryngol. 2025 Aug;195: 112447. doi: 10.1016/j. ijporl.2025.112447. Epub 2025 Jun 25. PMID: 40596799
7. O’Connor-Reina C, Rodríguez Alcalá L, Bosco G, Martínez-Ruiz de Apodaca P, Mackers P, García-Iriarte MT, Baptista P, Plaza G. Clinical Consequences of Ankyloglossia from Childhood to Adulthood: Support for and Development of a Three-Dimensional Animated Video. Int. J. Orofac. Myol. Myofunct. Ther. 2025, 51, 5. https://doi.org/10.3390/ ijom51010005
8. Solow B, Kreiborg S. Soft tissue stretching: a possible control factor in craniofacial morphogenesis. Scand J Dent Res. 1977;85(6):505-7.
9. Rappaport I, Shalon C. Palatal vault morphology in mouth breathers vs nasal breathers. Angle Orthod. 1974; 44:297-9.
10. Harvold E, Chierici G, Vargervik K. Primate experiments on oral respiration. Am J Orthod. 1973;63: 479-94.
11. Gungor AY. Effects of airway problems on maxillary growth: a review. Angle Orthod. 2009;79(2):372-6.
12. Vig KW, Sarver DM. Nasal obstruction and facial growth: the strength of evidence for clinical assumptions. Am J Orthod Dentofacial Orthop. 1985;88(4):323-31.
13. McNamara JA. Influence of respiratory pattern on craniofacial growth. Angle Orthod. 1981;51: 269- 300.
14. Lavie L. Oxidative stress in obstructive sleep apnea. Sleep Med Rev. 2015; 20:27-38.
15. Fiedorczuk, P, et al. Potential Diagnostic and Monitoring Biomarkers of Obstructive Sleep Apnea– Umbrella Review of Meta-Analyses, J. Clin. Med. 2023, 12-60.
16. Ye J, et al. Chronic intermittent hypoxia and systemic inflammation. Respir Physiol Neurobiol. 2013; 186:162-7.
17. Grégoire C, Raskin A. Sleep bruxism and respiratory disturbances. Sleep Med Rev. 2016; 30:3-11.
18. Navazesh M, Kumar SK. Xerostomia: diagnosis and management. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008; 106:15-28.
19. Dawes C. What is the critical pH and why does it matter? Caries Res. 2003; 37:318-24.
20. Venza N, et al. Saliva Analysis of pH and Antioxidant Capacity in Adult Obstructive Sleep Apnea Patients Int. J. Environ. Res. Public Health 2022, 19, 13219.
21. Meliante P, et al. Molecular Pathology, Oxidative Stress, and Biomarkers in Obstructive Sleep Apnea, Int. J. Mol. Sci. 2023, 24, 5478.
22. Scully C. Drug effects on salivary glands. J Dent Res. 2008;87(10):894-903.
23. Bartlett D. Etiology of dental erosion. J Dent. 2005; 33:497-512.
24. Levring J, et al. Laryngopharyngeal reflux and dental erosion. Clin Otolaryngol. 2020; 45:325-32.
25. Pace F, Pallotta S, Tonini M. Gastroesophageal reflux and dental erosion. Aliment Pharmacol Ther. 2008; 27:1139-44.
26. Fujimori T. Acidic microenvironment of laryngopharynx. J Gastroenterol. 2015; 50:821-9.
27. Murad F. Nitric oxide: biology, physiology and pathophysiology. Clin Biochem. 1997; 30:521-5.
28. Ignarro LJ. Nitric oxide: a unique endogenous signaling molecule. Cell. 1996; 78:1-4.
29. Lundberg JO, Weitzberg E. Nasal nitric oxide in man. Thorax. 1997; 52:303-8.
30. Djupesland PG. Nasal nitric oxide: clinical measurement and application. Acta Otolaryngol. 2003;123(5):527-37.
31. Ren L, Wang Y, et al. Nasal nitric oxide correlates with nasal patency. Clin Respir J. 2019;13(5):278-84.
32. Givol N, Tsabari S, et al. Mouth breathing: hazards, diagnosis, and multidisciplinary management. Pediatr Dent. 2019; 41:226-34.
33. Eckert DJ, Malhotra A. Pathophysiology of adult OSA. Proc Am Thorac Soc. 2008; 5:144-53.
34. Huynh NT, Morton PD, Rompré PH, et al. Sleep disordered breathing and orofacial growth. Sleep Med Rev. 2016; 25:23-38.
35. Stokholm ZA, et al. Growth retardation and sleep disordered breathing in children. Pediatrics. 2019;143:e20182313.
36. Sanders AE, Essick GK, et al. Sleep and oral health. Dent Clin North Am. 2014; 58:661-76.
37. Jordan AS, McSharry DG, Malhotra A. Adult obstructive sleep apnea. Lancet. 2014; 383:736-47.
38. García-Río F, Alonso-Álvarez ML. SAHOS: fisiopatología actual. Arch Bronconeumol. 2020;56(1):1-10.
39. Abreu RR, Rocha RL, Lamounier JA, Guerra AF. Etiology, clinical manifestations and concurrent findings in mouth-breathing children. J Pediatr. 2008;84(6):529-35.
40. Linder-Aronson S, Leighton BC. A longitudinal study of the posterior nasopharyngeal wall between 3 and 16 years. Eur J Orthod. 1983; 5:47-58.
41. Wenzel A, Williams S. The nasal septum and orthodontics. J Clin Orthod. 1970; 4:23-30.
42. Moss-Salentijn L. The functional matrix hypothesis revisited. 2. The role of the periosteum. Am J Orthod Dentofacial Orthop. 1997;112(2):221-6.
43. Hellsing E. Changes in nasal airway resistance related to expansion of the dental arches. Eur J Orthod. 1987; 9:17-22.
44. Gray LP. Rapid maxillary expansion and the respiratory system. J Prosthet Dent. 1975; 33:318-23.
45. Pirelli P, Saponara M, Guilleminault C. Rapid maxillary expansion in children with obstructive sleep apnea syndrome. Sleep. 2004;27(4):761-6.
46. Zheng Z, Yamaguchi T, et al. Effects of rapid maxillary expansion on nasal airway ventilation: a systematic review. Angle Orthod. 2020; 90:270-80.
47. Guilleminault C, Huang YS. Impact of sleep breathing disorders on craniofacial growth. Sleep Med. 2017; 30:21-7.
48. Dempsey JA, Veasey SC, Morgan BJ, O’Donnell CP. Pathophysiology of sleep apnea. Physiol Rev. 2010; 90:47-112.
49. Weitzberg E, Lundberg JO. Humming greatly increases nasal nitric oxide. Am J Respir Crit Care Med. 2002; 166:144-5.
50. Almendros I, Farré R. Intermittent hypoxia modeling in rodents. Respir Physiol Neurobiol. 2013; 197:75-87.
51. Gozal D. Intermittent hypoxia and neurobehavioral dysfunction. Sleep Sci Pract. 2014; 1:8.
52. Moazzez R, Bartlett D. Intrinsic causes of tooth wear: acid reflux. Dent Update. 2017; 44:104-16.
53. Dewan NA, Nieto F. J, Somers VK. Intermittent hipoxemia and OSA: implications for comorbilities. Chest Jan; 147 (1): 266-274. Doi 10.1378/chest. 14- 0500. PMID: 25560865; PMPMC 4285080
54. Veres J, Bolstad M, et al. Changes in upper airway volume following RME. Orthod Craniofac Res. 2021; 24:122-31.
55. Camacho M, Certal V, et al. Rapid maxillary expansion for sleep apnea. J Craniofac Surg. 2017; 28:119-27.
56. Manfredini D, Winocur E, et al. Bruxism and airway. J Oral Rehabil. 2019; 46:777-87.
57. McKeown P, O’Connor-Reina C, Plaza G. Breathing Re-Education and Phenotypes of Sleep Apnea: A Review. J Clin Med. 2021 Jan 26;10(3):471. doi: 10.3390/ jcm10030471. PMID: 33530621; PMCID: PMC7865730.














